引言:
五条技术路线并行推进开发新冠疫苗的原因是,迄今为止人类还没有研发成功任何一种冠状病毒疫苗,包括SARS、MERS,只能广撒网。
讨论中美开展临床试验的疫苗孰优孰劣没有意义,不同的技术路径各有千秋。
中美开展临床试验的疫苗之前,有没有做过动物实验尤其是恒河猴实验并不重要,重要的是与病毒抢时间。
作为普通公民,如果您真的想亲身参与到这场史无前例的抗疫斗争中,通过本文介绍,对疫苗临床试验有比较理性的认识,那么请伸出您的胳膊大喊一声:给我来一针吧!
1. 什么是疫苗?
传统疫苗是指用各类病原微生物制作的用于预防接种的生物制品。通俗地说就是将灭活病原体或其组分预先让人体细胞识别,等真的病原体感染时,机体就会在病原体大量增殖之前将其杀死。疫苗有不同的分类方法。按照疫苗是否存活可以分为活疫苗和死疫苗(灭活疫苗hu),常见活疫苗有卡介苗,脊髓灰质炎疫苗、麻疹疫苗等,常见的死疫苗有百日咳菌苗、伤寒菌苗、流脑菌苗等。疫苗按用途可分为预防性疫苗和治疗性疫苗。预防性疫苗主要用于疾病的预防,大多数常见传染病的疫苗都属于预防性疫苗;治疗性疫苗主要用于已患病的个体,目前研究比较活跃的很多肿瘤疫苗就是治疗性疫苗。疫苗按照生产工艺可以分为传统的减毒/灭活疫苗,以及基因工程疫苗。重组基因工程疫苗(亚单位疫苗)、腺病毒载体疫苗、核酸疫苗(mRNA疫苗和DNA疫苗),以及减毒流感病毒疫苗载体制成的疫苗等都属于广义的基因工程疫苗。
2. 疫苗在人类历史中的作用。
以天花为例,天花病毒是一类历史上最致命的病毒之一,据统计它在世界范围内总共造成了3亿人死亡。中国唐代名医孙思邈用取自天花口疮中的脓液敷着在皮肤上来预防天花,俗称“人痘”,虽然能对部分人群起到保护作用,但是因为它是活疫苗,容易引起感染进而导致死亡,因此它不属于现代医学意义上的疫苗。但是如果诺贝尔奖可以追溯颁发,我认为孙思邈应该获得生物医学奖。18世纪末,英国乡村医生爱德华·詹纳发现挤奶工人似乎从来都不会得天花,并迅速意识到接种牛痘或许可以预防天花。1796年5月14日,詹纳用一把柳叶刀划破了一个8岁小男孩的胳膊,将新鲜的牛痘的浆液接种到小男孩的伤口上。后来,小男孩出现了轻微的发烧现象,并很快康复。7月,詹纳又给小男孩接种了天花病毒,结果小男孩没有发生感染。这说明,接种牛痘使小男孩获得了对天花的免疫力。人类第一支现代意义上的疫苗诞生了。在大规模接种牛痘疫苗之前,小孩子能否抵抗天花病毒感染是人生第一大坎。野史记载,顺治皇帝之所以将皇位传给康熙,重要原因是因为康熙已经得过天花。可以说,天花病毒很大程度上影响了中国近200多年的历史(这里可以写一部很好的穿越剧)。
3. 人类是否有利用疫苗消除病毒的成功案例?
还是以天花为例,1980年5月世界卫生组织宣布人类成功消灭天花。1981年3月我国卫生部发出通知,决定取消在全国范围内接种牛痘。这样,天花成为最早被彻底消灭的人类传染病。(https://www.who.int/csr/disease/smallpox/en/)
4. 人类目前研发的比较成功的疫苗有哪些?
目前我国给新生儿免费接种的乙肝疫苗、麻风腮疫苗、卡介苗、脊髓灰质炎病毒疫苗等都是比较成功的疫苗。以乙肝疫苗为例,1992年,中国开始要求所有新生儿接种乙肝疫苗。在此之前出生的人群乙肝携带比例比较高,而在此之后出生的人群乙肝携带者比例大幅降低。中国整体人群的阳性率已经由超过14%降低到7%左右。
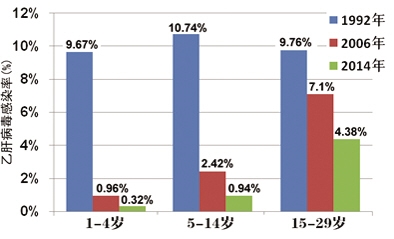
从上图可以看出,乙肝疫苗接种极大地降低了乙肝感染率
5. 人类目前研发不太成功的疫苗有哪些?
狂犬病疫苗是目前研发不太成功的疫苗,而艾滋病疫苗则目前是完全失败的。前者之所以说不太成功,是因为该疫苗接种之后不能够产生终身免疫或者长时间的免疫,有资料显示接种该疫苗之后中和抗体只能维持半年左右。因此,目前的接种策略是被狗、猫等动物抓伤咬伤之后,第一时间接种狂犬疫苗。艾滋病疫苗研制失败的原因有很多,有一个很重要的原因是艾滋病感染缺乏可靠的动物模型。虽然艾滋病毒可以感染猩猩,但是被感染的猩猩并不发病。这使得研发的疫苗无法在动物模型上有效的评估,进而导致进入临床试验的艾滋疫苗接连失败。
6. 新冠病毒疫苗为什么采用五种不同的方案同时推进?
目前新冠病毒已经肆虐全球,虽然有证据显示氯喹、瑞德西韦对抑制新冠病毒有一定疗效,但是仍不足以遏止病毒的大规模传播。因此大家把控制新冠病毒的希望寄托在了疫苗上。早在2月21日,国家卫健委就对外公布,在疫苗研发上有5条技术路线在同步开展,包括灭活疫苗、重组基因工程疫苗、腺病毒载体疫苗、核酸疫苗(mRNA疫苗和DNA疫苗),以及减毒流感病毒疫苗载体制成的疫苗。那么为什么要在疫情这么紧急的时候同时开展5种疫苗研发,而不是集中力量研发其中的一种呢?答案其实很简单:到目前为止,人类还没有研发出能有效预防冠状病毒的疫苗,包括SARS、MERS。没有任何成功的经验可以借鉴,因此只能五种方案同时开展,期望能至少有一个有效,属于广撒网策略。
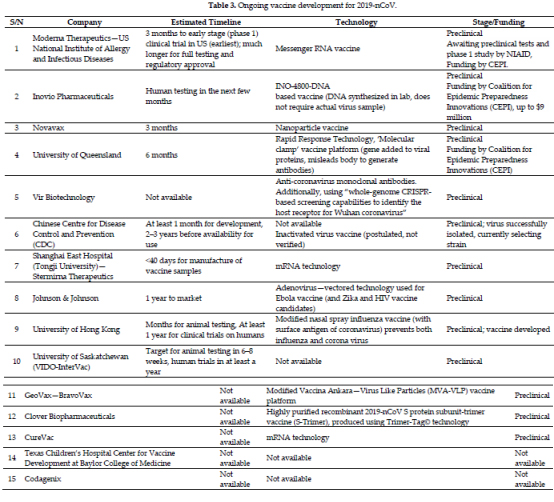
上图来自参考文献3,是截止到2月底全世界研发新冠疫苗的公司、采用的技术及进展,注意陈薇院士的疫苗不在上面列表中。
7. SARS和MERS疫苗为什么没有研发成功?
先说SARS。北京科兴生物制品有限公司在2007年发表的SARS灭活疫苗I期临床试验结果证实,疫苗是安全的并且诱导产生了SARS特异性的中和抗体。美国国立卫生研究院(NIH)开发的是编码SARS基因的DNA疫苗,2008年发表的I期临床试验结果证实80%的志愿者产生了病毒特异的中和抗体,没有发现严重(3级)的副作用,但是有50%的志愿者出现了轻度全身症状,说明可能存在安全性问题。SARS冠状病毒的疫苗都没有开展II期临床试验,主要原因是自从2003年SARS爆发之后就消失了,没有患者也就没办法继续开展后续的II期临床验证了。
再说MERS。GeneOne Life Science和Inovio Pharmaceuticals公司联合开发了MERS病毒DNA疫苗,他们2019年发表的I期临床试验结果没有发现疫苗相关的严重的副作用,50%的志愿者产生了中和抗体,但是只有3%的志愿者的中和抗体维持到试验结束,说明该疫苗的有效性有待深入探讨。基于上述结果以及目前没有再出现 MERS患者,该疫苗的II期临床试验能否开展还存在变数。
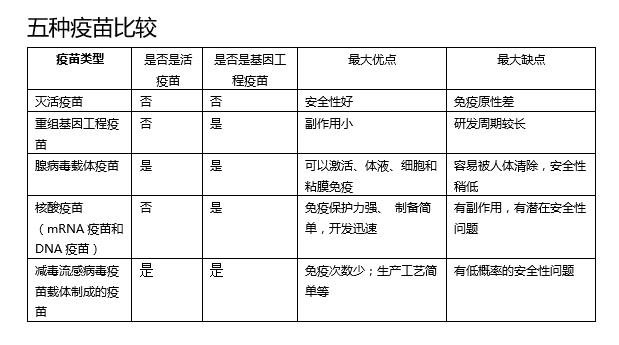
8. 浅谈五种不同疫苗方案大概的优缺点
第一类是灭活疫苗,又叫死疫苗,也是最传统的疫苗,病原体已经失去活性,如流行性脑膜炎、霍乱等灭活疫苗。采用灭活病毒作疫苗,安全性好且简便,但往往免疫原性差,效果不好。
第二类是重组基因工程疫苗(亚单位疫苗),通过基因工程的手段将病原体的核心部分抗原基因在大肠杆菌、酵母、或哺乳动物细胞中表达、纯化制作而成,副作用较小。如乙肝疫苗、百日咳疫苗等。
第三类是腺病毒载体疫苗,是指以腺病毒为载体,将保护性抗原基因重组到腺病毒基因组中,使其表达保护性抗原基因。它属于基因工程活疫苗。它的优点是可以诱导天然免疫、高水平体液免疫、强细胞免疫以及粘膜免疫。缺点:人群中普遍存在针对腺病毒的中和抗体,会削弱相应腺病毒载体诱导的免疫反应。
第四类是核酸疫苗(mRNA疫苗和DNA疫苗),这种疫苗是比较新颖的疫苗,目前世界上还没有批准任何一款以此技术开发的疫苗上市。它是采用编码病原体抗原基因的质粒DNA或者mRNA(信使RNA)直接注射给人体,利用人的细胞表达出抗原蛋白,进而激活机体的免疫系统。它的优点:免疫保护力强、 制备简单,省时省力、应用较安全等。缺点:外源DNA注入体内后,有潜在整合到宿主基因组上的低风险。
第五类是减毒流感病毒疫苗载体制成的疫苗,该种疫苗与腺病毒载体疫苗类似,就是在已经有批准上市的减毒的流感病毒疫苗上面,增加一个新冠病毒的蛋白,如果这个技术路线成功的话,就既可以预防新冠病毒感染,又可以预防流感。减毒活疫苗的优点:可同时诱导体液免疫和细胞免疫;长时间起作用;免疫次数少;生产工艺简单等。它的缺点:一般保留一定残余毒力,对一些个体入免疫缺陷者可能诱发严重疾病;有可能出现“毒力返祖现象”等(毒力返祖,是指有的患者接种了某些减毒活疫苗以后因发生了回复突变而在人体内恢复毒力,反而出现了疾病的相关症状。比如极少数儿童口服了脊髓灰质炎病毒的糖丸疫苗以后出现了类似小儿麻痹的肢体瘫痪)。
9. 中美临床疫苗的优缺点及潜在问题。
前几天,美国和国内陈薇院士团队的新冠疫苗都已经正式进入I期临床,大家高兴的同时也提出了几个比较尖锐的问题:美国和中国这两种疫苗那个好?哪个能真正起到保护作用?他们的临床前实验到底用没用实验动物尤其是恒河猴感染模型验证其有效性?下面我们逐一回答这几个问题。美国的疫苗是基于mRNA的核酸疫苗,而陈薇院士采用的腺病毒载体疫苗,这两个技术各有优缺点,很难比较那个好。上面说过,目前人类还没有有效的冠状病毒疫苗上市,我们目前也无法判断哪个方案可能会有效。
10. 中美两国的疫苗做动物实验了吗?
关于动物实验的问题,最近对于美国的方案争论很多。焦点在于美国为什么这么快能做到临床试验,如果做了动物实验的话,他们的病毒株从哪里来?更有人怀疑是美国军方实验室合成并泄露的新冠病毒。虽然我目前不能排除这种可能,但是我认为更大的可能是美国疫苗公司并没有在小鼠及恒河猴身上验证疫苗的有效性。关于陈薇院士的疫苗,目前从公开信息上还看不到动物实验的信息。但是我们从其他信息来源可以做个大胆的推测。武汉病毒所石正丽研究员在3月19日发表在“知识分子”微信公众号上的文章说了他们新冠病毒的研究进展。

可以看出,她在2月6日和9日分别完成了ACE2小鼠和恒河猴感染模型,这应该是国内最早的。假设陈院士第一时间就采用了石教授的恒河猴模型验证疫苗是否有效,那么她会在2月10前后给恒河猴打第一针疫苗(目前不知道需要打几针,假设只需要打一针),大概率会在1个月左右之后进行攻毒实验(用新冠病毒去感染免疫过的恒河猴),平均4天发病,然后进入评估阶段,此时已经到了3月15日左右。不难看出,如果他们做了动物实验,目前也仅仅是在对动物实验进行评估。但是在疫情这么严重的情况下,笔者认为美国和中国的团队有没有做动物实验都有其合理性,毕竟跟病毒抢时间才是最重要的。
11. 新冠疫苗一定会成功吗?
为了回答这个问题,我们首先要了解一下疫苗研发的大概流程。国内外对于批准疫苗上市具有严格的法律法规和技术标准的要求。疫苗进入临床试验必须完成药学方面研究、有效性研究和安全性研究。第一,药学方面研究,主要包括菌毒种和细胞库建立、工艺研究和质量标准研究等。主要建立稳定的生产工艺和质量控制标准,以保证制备出合格的疫苗样品。第二,有效性研究。获得疫苗样品后,采用感染动物模型(比如新冠病毒的猴感染模型和鼠感染模型)来评价疫苗免疫原性和保护效果,这个结果可用来推算临床研究的剂量和程序。第三,疫苗安全性评价。针对新发传染病至少要进行动物单次给药(急性)毒性和重复性给药(长期毒性)评价。对于这三方面的研究中,安全性评价和有效性研究是疫苗研发的核心。大多数失败的疫苗其安全性评价没问题,但是没有保护效果;少部分失败的疫苗虽然有保护效果,但是会有很大的副作用。无论哪个环节出了问题,疫苗都没办法进入临床试验。
疫情早期,备受国人期待的某著名院士表态说,新冠疫苗一定会研制成功。基于历史资料回顾,短期是否能如愿以偿,笔者不敢苟同。但笔者认为上面5中疫苗方案大概率至少会有一种能有保护作用,但是5种方案全部失败的可能性不是没有。狂犬疫苗和艾滋疫苗就是活生生的例子。
12. 最终有效的疫苗方案能否诱发人体产生终身免疫?
我想目前没有任何人能回答这个问题,时间会告诉我们答案。可能会有以下几种情况:a.注射几针疫苗之后,人群获得了终身免疫,就像天花疫苗(牛痘);b.注射疫苗之后,人群获得10-20年左右的免疫,就像现在的乙肝疫苗;c.注射疫苗之后,只能获得半年左右的免疫,像目前的狂犬疫苗;d.注射疫苗后,人群完全没有获得免疫力,研发失败。具体会是哪种结果,我们将拭目以待。
13. 以前感染过SARS、MERS的患者是否获得了终身免疫?是否对新冠病毒也有免疫力?
2003年的SARS患者和2012年的MERS患者在疫情爆发之后没有再遇到疫情再次爆发,因此他们是否至今仍有免疫力还需要深入研究。同样,他们是否对新冠病毒有免疫力,目前也没有临床数据。
14. 本人的两点建议。
首先,目前国内外研发的疫苗除了灭活疫苗,其它的都属于广义的基因工程疫苗。这些疫苗主要是以冠状病毒的S蛋白(刺突蛋白)为抗原进行开发。本人有幸在2003年参与了部分SARS病毒的研究工作,当时我们团队发现SARS病毒的N蛋白(核衣壳蛋白)具有很好的免疫原性。目前国内如果还有富余的科研储备,建议可以围绕N蛋白或者其它的结构蛋白开发第二梯队疫苗,它们的保护作用也许会优于前一种S蛋白疫苗。
其次,目前陈薇院士的疫苗已经开展I期临床试验,其余的4中类型的新冠疫苗也会陆续向前推进到临床试验阶段。这就涉及到志愿者招募的问题。很多人担心注射了这些疫苗会不会诱发某些严重的疾病?这种担心肯定不是多余的,但是请客观理性的看待。这些疫苗的技术平台研发的其它的疫苗已经有很多项在人体上开展了临床试验,虽然有一些副作用如注射处红疹等,但是这些副作用都是轻微的、一过的、可控的。新冠疫苗虽然含有的是新冠病毒的基因或者蛋白,目前用作疫苗抗原的这些基因还没有发现比较大的毒性。此外在接种疫苗的时候,也会从低剂量开始注射,研究人员也会严密监控志愿者可能出现的副反应。因此,如果你真的想参与到这场史无前例的抗疫斗争中,对疫苗临床试验有比较理性的认识,那么请伸出您的胳膊大喊一声:给我来一针吧!
主要参考文献
1.Antivir Ther. 2007;12(7):1107-13. Safety and immunogenicity from a phase I trial of inactivated severe acute respiratory syndrome coronavirus vaccine.
2.Vaccine. 2008 Nov 25;26(50):6338-43. A SARS DNA vaccine induces neutralizing antibody and cellular immune responses in healthy adults in a Phase I clinical trial.
3.J Clin Med. 2020 Feb 26;9(3). pii: E623. doi: 10.3390/jcm9030623. Potential Rapid Diagnostics, Vaccine and Therapeutics for 2019 Novel Coronavirus (2019-nCoV): A Systematic Review.
4.武汉病毒所石正丽:一直提醒预防,没想到疫情就发生在自己生活的城市。<知识分子>微信公众号,2020年3月20日。
本文作者:张士猛,分子生物学博士,副研究员,现任职于某药物研发公司。本科毕业于山东大学微生物系,硕士、博士毕业于军事医学科学院。曾在美国Emory University做过博士后研究。一直从事病毒分子生物学的研究,2003年曾参与过SARS冠状病毒的研究,此外还研究过HPV、HBV、HIV等病毒的基因。
(本文来自于凤凰网)